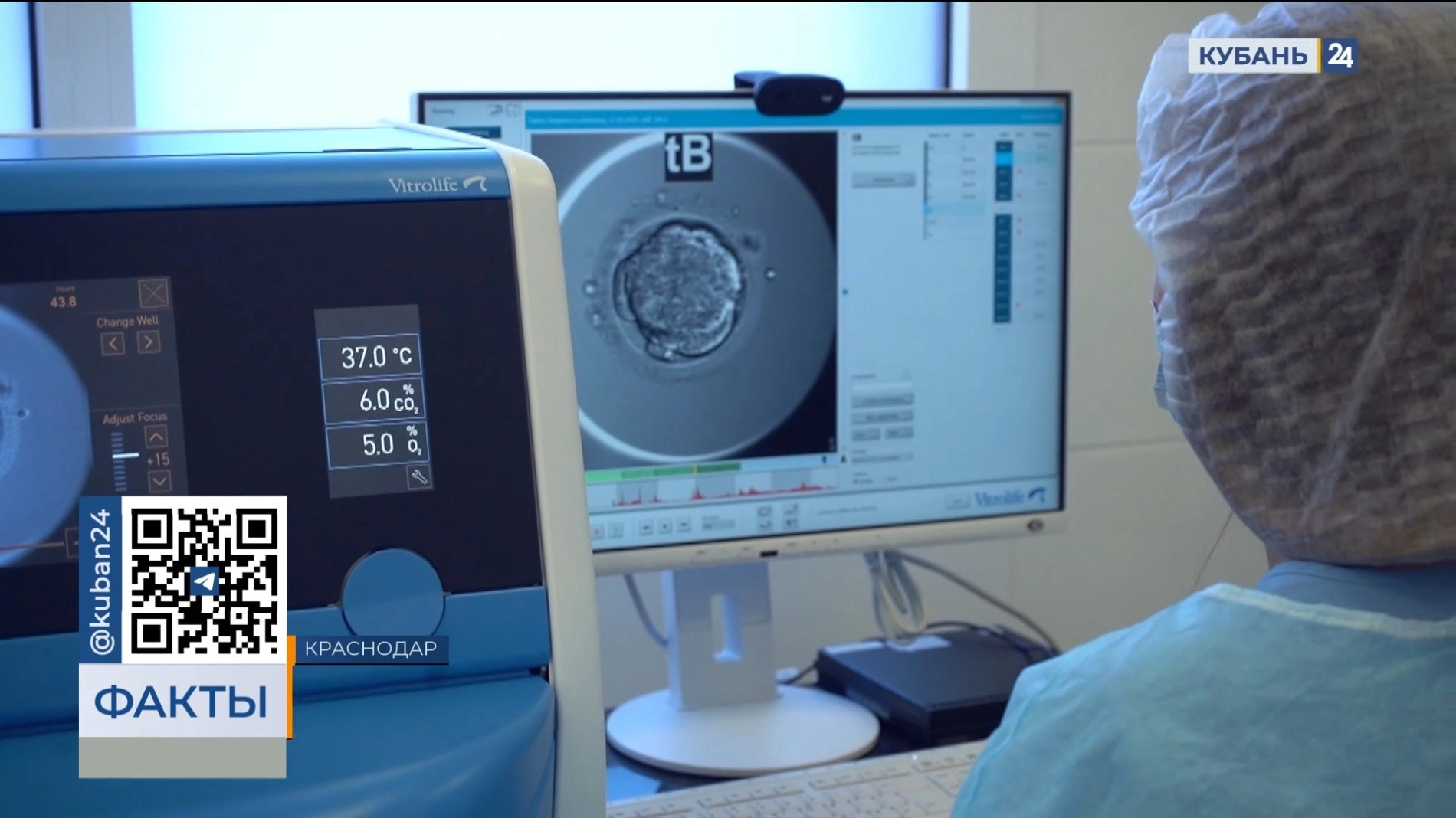
Медико-генетическое консультирование
Когда лучше обратиться к врачу-генетику?
Лучшее время для обращения за медико-генетической консультацией — когда семья еще только планируетрождение первенца. Такое консультирование называется проспективным.
Медико-генетическое консультирование семей, где ранее уже отмечалось рождение ребенка с наследственной либо врожденной патологией, называется ретроспективным. В идеале такое консультирование также надо проводить в промежутке между беременностями.
Обратиться за консультацией можно и во время беременности, но этот вариант несколько хуже, особенно — если семья обращается не в первом, а во втором триместре текущей беременности.
И наконец, при некоторых ситуациях полезным оказывается добрачное медикогенетическое консультирование — например, при наличии в семье наследственных болезней, или болезней с семейным накоплением, а также при кровном родстве супругов или определенной этнической принадлежности (например, есть наследственные болезни, которые намного чаще встречаются в семьях, где супруги имеют определенную этническую принадлежность).
Необходимые рекомендации
Какие рекомендации могут быть даны семье в результате медико-генетического консультирования
Если консультирование проводится до наступления беременности, то после количественной оценки риска наследственной и врожденной патологии у потомства семья получает рекомендации по:
- оптимальной подготовке супругов к беременности;
- ииндивидуальному наблюдению будущей матери во время беременности;
- возможности подтвердить или исключить конкретные наследственные заболевания у плода в первом-втором триместрах беременности.
Если консультирование проводится уже «по факту» наступившей беременности, то, естественно, речь уже идет только о рекомендациях по наблюдению и пренатальной диагностике.
При добрачном консультировании могут даваться рекомендации по обследованию брачного партнера, а при заинтересованности консультируемого — и рекомендации по выбору брачного партнера.
Заключительный этап консультирования (совет врача-генетика) требует самого внимательного отношения. Как отмечают некоторые авторы, многие обследуемые не готовы к восприятию генетической информации. Все лица, обращающиеся в консультацию, хотят иметь ребенка и ждут от консультантов положительного ответа. Нередко их запросы нереальны, поскольку они не знают о возможностях консультанта-генетика и ожидают от него практической помощи.
Целью генетического консультирования является снижение груза патологической наследственности, а цель отдельной консультации - помощь семье в принятии правильного решения по вопросам планирования семьи.
Медико-генетическое консультирование наиболее эффективно, когда оно проводится как проспективное (длительное наблюдение) консультирование. При этом риск рождения больного ребенка определяется до наступления беременности или в ранние ее сроки. Такие консультации проводят в случае кровного родства супругов, при отягощенной наследственности по линии мужа или жены, воздействии возможных или известных тератогенов в первые три месяца беременности, неблагополучном протекании беременности и повторных спонтанных абортах.
Ретроспективное консультирование проводится после рождения больного ребенка (врожденные пороки развития, задержка физического развития и умственная отсталость), а так же при наличии у самих супругов или их родственников врожденных пороков развития, наследственных заболеваний, умственной отсталости, относительно здоровья будущих детей.В принципе, каждая супружеская пара должна пройти медико-генетическое консультирование до планирования деторождения. При широком внедрении медико-генетического консультирования может быть достигнуто некоторое снижение частоты наследственных болезней, а также смертности (особенно детской). Главный итог медико-генетического консультирования - моральный - для тех семей, в которых не родились больные дети или родились здоровые.
В идеале - этот вид медицинской помощи показан всем супругам, планирующим деторождение. Консультирование всех семей можно признать оптимальным подходом, поскольку в ряде стран такая практика позволила значительно снизить количество инвалидизирующих болезней, а значит — предупредила множество человеческих трагедий. Но тотальное медико-генетическое консультирование — чрезвычайная редкость. В абсолютном большинстве стран семьи обращаются к врачу-генетику только при наличии факторов риска — особенностей семейной истории, образа жизни супругов, состояния их здоровья. Статистика свидетельствует: таких «семей риска» — около 10 %. Этот подход более экономичен, но его эффективность в значительной мере зависит от степени медико-биологической образованности населения. Конкретно — от умения супругов оценить, входит ли их семья в вышеупомянутую группу риска.
Показания для медико-генетического консультирования:
- рождение ребенка с врожденными пороками развития;
- становленная или подозреваемая наследственная болезнь в семье;
- задержка физического развития или умственная отсталость у ребенка;
- повторные спонтанные аборты, выкидыши, мертворождения;
- близкородственные браки;
- возраст матери старше 35 лет;
- неблагоприятные воздействия факторов внешней среды в ранние сроки беременности (инфекционные заболевания, особенно вирусной этиологии, массивная лекарственная терапия, рентген-диагностические процедуры, работа на вредных для здоровья предприятиях).
Как оценивается риск наследственной и врожденной патологии у потомства?
На приеме у врача-генетика «взвешиваются» все основные составляющие вышеуказанного риска. На самом деле, каждый человек является носителем в среднем 4 генов наследственных болезней. Это крайне приблизительный подсчет, по факту же, количество патологических мутаций в геноме любого человека существенно больше. Оценка рисков генетических заболеваний начинается с составления родословной этой семьи. Родословная позволяет оценить, с каким количеством родственников предстоит «работать» врачу-генетику, определить тип наследования болезней в этой семье (если таковые имеются) и дать еще много полезной информации. Вы можете прийти на прием к специалисту с уже готовой родословной. Это позволит более рационально использовать время на приеме. После составления родословной оценивается наследственный анамнез, наличие в семье тех или иных заболеваний.
После уточнения всей необходимой информации и вырисовывается сегрегационный генетический груз консультируемой семьи. И уже в зависимости от этого груза специалист дает рекомендации. Кроме груза патологической наследственности оцениваются также факторы внешней среды, которые могут неблагоприятно сказаться на геноме половых клеток супругов, а также — на развитии плода. Учитываются многие моменты — производственные и бытовые вредности, состояние здоровья супругов, их заболевания и прием ими различных медикаментов в период, предшествующий зачатию или непосредственно во время беременности и т.д.
Оценка возможного риска
Из чего слагается риск рождения ребенка с наследственной болезнью или врожденным уродством?
Риск рождения ребенка с наследственной болезнью или врожденным пороком развития есть у любой супружеской пары при каждой беременности.
Этот риск складывается из многих составляющих:
- наследственного груза, доставшегося нам от многих поколений предков;
- свежих мутаций, происходящих в ДНК наших яйцеклеток и сперматозоидов;
- неблагоприятных физических, химических и прочих влияний внешней среды на организм развивающегося эмбриона;
- аналогичных влияний на эмбрион со стороны материнского организма (инфекционные, эндокринные и др. болезни матери).
Простейшая оценка «навскидку» покажет — любой из нас имеет вышеперечисленные факторы риска. Поэтому и нужна количественная оценка их опасности для потомства конкретной семьи. К счастью, в большинстве случаев, риск рождения ребенка с наследственной болезнью низок — не превышает 5 %. Но убедиться в этом позволяет только медико-генетическое консультирование. В ряде же случаев, такой риск исчисляется в более высоких цифрах — в семьях, имеющих отягощенную наследственность, при высоковероятном действии на организм супругов вредных факторов окружающей среды, наличии у женщины некоторых заболеваний. Генетический риск, не превышающий 5% расценивается как низкий, до 20% - как повышенный и более 20% - как высокий. При таких ситуациях медико-генетическое консультирование еще актуальнее, поскольку позволяет избежать многих трагических для семьи последствий.