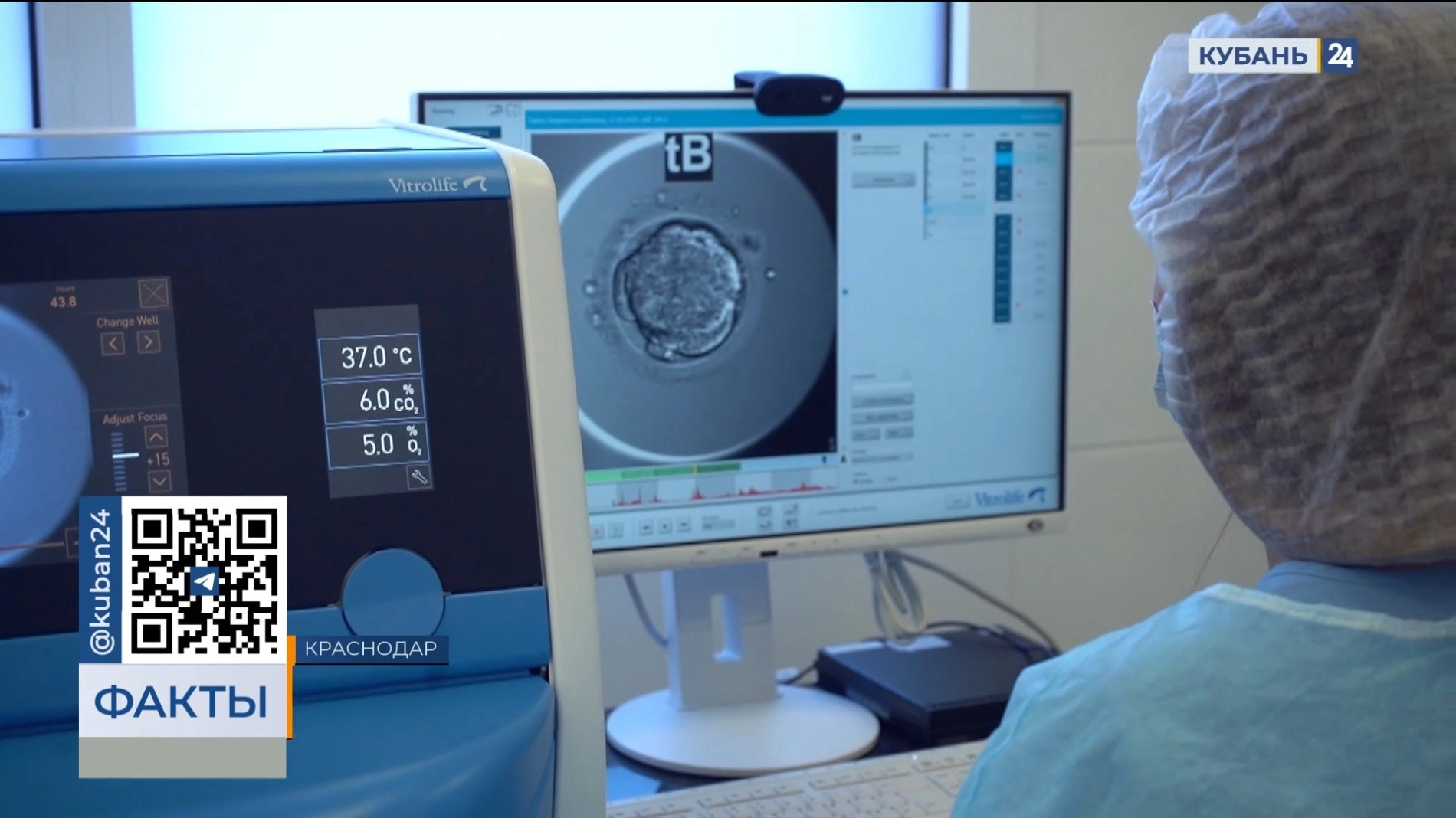
Что такое ооциты и как они используются при ЭКО?
Экстракорпоральное оплодотворение сегодня считается одной из самых высокотехнологичных методик для борьбы с бесплодием. Наиболее распространенной технологией, которая используется в рамках ЭКО, является применение ооцитов пациентки или донорского витрифицированного материала. Данные незрелые формы будущих яйцеклеток выступают важными элементами женской репродуктивной системы, их количество в организме напрямую связано с возрастом человека. Как правило, при ЭКО производится изъятие ооцитов пациентки, их оплодотворение и обратное подсаживание. Также для зачатия ребенка может осуществляться внедрение донорских ооцитов, которые предварительно подвергаются лабораторным анализам.
Основные характеристики
Данные структурно-функциональные единицы являются предшественниками яйцеклеток, их формирование происходит во время внутриутробного периода. К моменту рождения в организме находится в среднем около нескольких миллионов ооцитов. Клетки могут быть двух видов, что определяет возможность их использования для зачатия. Ооциты первого порядка накапливают достаточно питательных веществ и заканчивают митоз, однако только около 500 из них пройдут все стадии развития и станут яйцеклетками. Ооциты второго порядка, которые образуются из предыдущей формы, представляют собой зрелые яйцеклетки, использующиеся организмом для зачатия. Длительное хранение данных ооцитов в теле женщины может привести к появлению в них разрушительных структурных изменений, которые могут стать причиной генетических аномалий плода. Именно поэтому при зачатии ребенка после 40 лет рекомендуется использовать донорские ооциты.
Особенности процедуры
При выборе метода ЭКО требуется оценка овариального резерва, что позволяет получить информацию о количестве ооцитов в яичниках. При использовании половых клеток пациентки осуществляется их забор, отмывание и помещение в питательную среду для дальнейшего оплодотворения. Если женщина имеет недостаточное количество ооцитов или данные клетки обладают низким качеством, используется донорский материал. После оплодотворения эмбрион переносится в полость матки, данный вид ЭКО, как правило, проводится для женщин старше 35 лет. После пересадки необходимо постоянно наблюдаться у лечащего врача, регулярно сдавать анализы, делать УЗИ, для исключения негативных последствий.