- /
- Услуги
- / Эмбриология
PGD преимплантационная генетическая диагностика эмбриона
PGT преимплантационное генетическое тестирование эмбриона
ПГТ (преимплантационное генетическое тестирование) – это обследование эмбриона на наследственные заболевания еще до переноса его в полость матки.
ПГТ проводится в рамках экстракорпорального оплодотворения.
ПГТ позволяет протестировать эмбрионы на определенные наследственные заболевания до переноса в полость матки при проведении процедуры ЭКО. В отличие от пренатальной диагностики ПГТ не требует прерывания беременности для предотвращения рождения больного ребенка, т.к. проводится на этапе культивирования эмбрионов in vitro, до переноса в матку.
Материалом для исследования могут служить полярные тельца, бластомеры и клетки трофэктодермы эмбриона.
Организация ПГТ– это комплексный процесс, требующий координации работы многих специалистов: врачей репродуктологов, эмбриологов, генетиков, а также служб, обеспечивающих пересылку биоматериалов. ПГТ выполняется в четко ограниченные сроки, т.к. эмбрион не может развиваться вне организма матери больше 6 дней и должен быть либо перенесен в матку, либо криоконсервирован в конце этого срока.
Существует два типа ПГТ, которые могут быть выполнены:
ПГТ-М: преимплантационное генетическое тестирование на моногенные заболевания
В настоящее время в мире живет 350 млн людей, страдающих редкими заболеваниями. Около 80% таких заболеваний имеют генетическую природу. Например, в Европе больные наследственными заболеваниями составляют около 6% популяции. В таких семьях в случае, если выявлена мутация гена, послужившая причиной развития наследственного заболевания, возможно проведение ПГТ-М.
ПГТ-М позволяет проводить эффективную профилактику наследования эмбрионом моногенного заболевания. Семья, знающая о риске рождения ребенка с генетическим заболеванием, благодаря ПГТ-М получает возможность родить здорового ребенка.
Арсенал методов, используемых в генетической лаборатории позволяет проводить ПГТ-М большинства известных моногенных наследственных заболеваний, среди которых:
-
муковисцидоз
-
фенилкетонурия
-
несиндромальная нейросенсорная тугоухость
-
наследственные миопатии и др.
Показания для проведения ПГТ_М:
-
наличие в семье больного ребенка
-
выявленный статус носительства заболеваний у родителей
-
необходимость лечения больного сиблинга путем пересадки гемопоэтических стволовых клеток
-
риск развития резус-конфликта при последующей беременности
ПГТ-А: преимплантационное генетическое тестирование на анэуплоидии
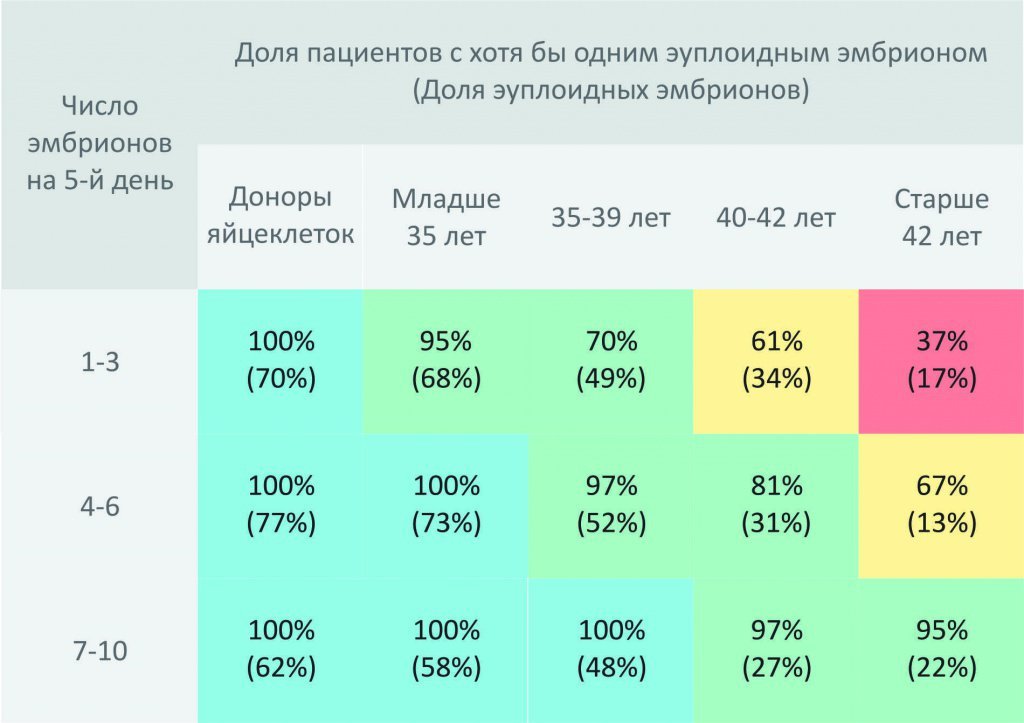
По данным ВОЗ риск женщины родить ребенка с трисомией составляет 1/385 в возрасте 30 лет, 1/63 – 40 лет и 1/19 – в 45 лет. При этом вероятность наличия летальных хромосомных аномалий, приводящих к внутриутробной смерти плода еще больше. При обследовании женщин, проходящих лечение бесплодия в центрах ЭКО было установлено, что число эуплоидных (имеющих нормальный набор хромосом) эмбрионов у пациенток старше 42 лет не превышает 22%. Эффективным способом снижения риска спонтанных абортов, а также уменьшения числа неудачных попыток ЭКО является ПГТ на хромосомные аномалии.
Показания для проведения ПГТ хромосомных аномалий по 46 хромосомам:
-
возраст матери более 35 лет
-
привычное невынашивание беремености
-
многократные неудачные попытки ЭКО
-
некоторые формы мужского бесплодия, связанные с хромосомными аномалиями
-
носительство хромосомных перестроек, транслокаций, инверсий и др
Актуальность ПГТ
С возрастом в яйцеклетках и сперматозоидах происходят генетические изменения, которые приводят к замершим беременностям, привычному невынашиванию и снижению шансов забеременеть.
ПГТ отбирает только здоровые, без генетических изменений эмбрионы. Благодаря этому значительно повышается результативность цикла ЭКО, снижается вероятность рождения ребенка с хромосомными аномалиями, а также риск спонтанных абортов.
Безопасность процедуры
ПГТ абсолютно безопасна для матери и будущего ребенка. На 3 или 5 день развития у эмбриона берется 1 или несколько клеток для диагностики, что никак в дальнейшем не сказывается на здоровье и развитии будущего малыша.
Кому необходимо делать ПГТ?
ПГТ рекомендуется проводить всем будущим родителям, которым предстоит программа ЭКО.
Однако некоторым парам ПГТ необходимо по показаниям:
-
наличие в анамнезе женщины более 2 неудачных попыток ЭКО или случаев невынашивания беременности
-
возраст будущей мамы более 35 лет
-
нарушения сперматогенеза у мужчины
-
возраст будущего папы более 42 лет
-
носительство хромосомных особенностей у одного из родителей
Как ПГТ поможет мне и моей семье?
-
сведет к минимуму риск рождения ребенка с хромосомными заболеваниями
-
повысит результативность ЭКО (вероятность наступления беременности)
-
снизит частоту выкидышей (спонтанных абортов)
-
позволит сократить время, необходимое для достижения беременности




Эмбриологи

Быстрова
Ольга Ивановна
Эмбриолог

Коваленко
Марина Сергеевна
Эмбриолог
Стоимость ПГТ
Акции



Статьи для пациентов
эмоции и, конечно, важна уверенность в том, что здоровью ее ребенка ничего не угрожает. Однако, путь ожидания длиной в девять месяцев иногда может сократиться…

 Краснодар
Краснодар